-
Tabla de contenido
¿Cuáles son los tipos de insulina y sus diferencias?
La insulina es una hormona esencial en el metabolismo de los carbohidratos, grasas y proteínas. Su principal función es regular los niveles de glucosa en la sangre, lo que la convierte en un componente crucial para las personas con diabetes. Existen varios tipos de insulina, cada uno con características específicas que se adaptan a las necesidades individuales de los pacientes. En este artículo, exploraremos los diferentes tipos de insulina y sus diferencias.
1. Insulina de acción rápida
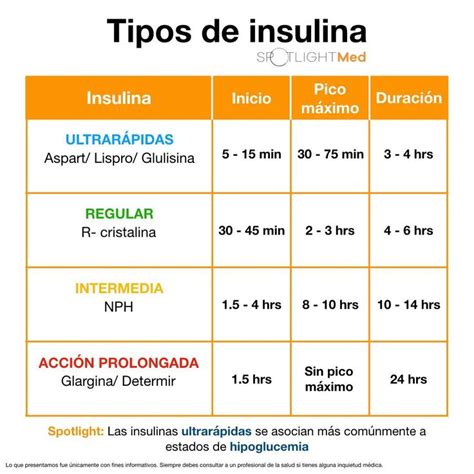
La insulina de acción rápida, también conocida como insulina de inicio rápido, es diseñada para actuar rápidamente en el cuerpo. Generalmente, comienza a hacer efecto entre 15 y 30 minutos después de la inyección y su efecto máximo se alcanza entre 1 y 3 horas. Este tipo de insulina es ideal para controlar los picos de glucosa que ocurren después de las comidas.
Ejemplos de insulina de acción rápida incluyen la insulina lispro (Humalog), la insulina aspart (NovoLog) y la insulina glulisina (Apidra). Estas insulinas son comúnmente utilizadas por personas con diabetes tipo 1 y tipo 2, especialmente en combinación con insulina de acción prolongada para un control más efectivo de la glucosa.
2. Insulina de acción corta
La insulina de acción corta, también conocida como insulina regular, tiene un inicio de acción más lento que la insulina de acción rápida. Comienza a actuar entre 30 minutos y 1 hora después de la inyección, con un efecto máximo que se produce entre 2 y 4 horas. Este tipo de insulina es útil para controlar los niveles de glucosa en sangre durante las comidas y puede ser administrada antes de comer.
La insulina regular es una opción común para aquellos que requieren un control más prolongado de la glucosa, y se puede utilizar en situaciones donde se necesita un efecto más duradero en comparación con la insulina de acción rápida.
3. Insulina de acción intermedia
La insulina de acción intermedia, como su nombre indica, tiene un tiempo de acción que se sitúa entre la insulina de acción corta y la insulina de acción prolongada. Generalmente, comienza a hacer efecto entre 1 y 2 horas después de la inyección, alcanzando su efecto máximo entre 4 y 12 horas. Su duración total puede ser de 10 a 16 horas.
Un ejemplo común de insulina de acción intermedia es la insulina NPH (Humulin N, Novolin N). Este tipo de insulina es frecuentemente utilizado en regímenes de tratamiento que requieren un control de la glucosa durante el día y la noche, y a menudo se combina con insulina de acción rápida o corta para un manejo más efectivo de la diabetes.
4. Insulina de acción prolongada
La insulina de acción prolongada está diseñada para proporcionar un efecto duradero en el control de la glucosa. Comienza a actuar entre 1 y 2 horas después de la inyección, pero su efecto puede durar hasta 24 horas o más. Este tipo de insulina se utiliza para mantener niveles estables de glucosa en sangre a lo largo del día y la noche.
Ejemplos de insulina de acción prolongada incluyen la insulina glargina (Lantus, Toujeo) y la insulina detemir (Levemir). Estas insulinas son ideales para personas que necesitan un control constante de la glucosa y son comúnmente utilizadas en combinación con insulina de acción rápida o corta para un manejo integral de la diabetes.
5. Insulina de acción ultra prolongada
La insulina de acción ultra prolongada es una forma más reciente de insulina que ofrece una duración de acción aún más prolongada, a menudo superando las 24 horas. Un ejemplo es la insulina degludec (Tresiba), que puede durar hasta 42 horas. Este tipo de insulina proporciona flexibilidad en el horario de las inyecciones y ayuda a mantener niveles estables de glucosa en sangre.
Conclusión
Conocer los diferentes tipos de insulina y sus características es fundamental para el manejo efectivo de la diabetes. Cada tipo de insulina tiene un perfil único de acción que puede ser adaptado a las necesidades individuales del paciente. Es importante que las personas con diabetes trabajen en estrecha colaboración con su equipo de atención médica para determinar el régimen de insulina más adecuado para su situación específica. La educación y la comprensión sobre la insulina son clave para lograr un control óptimo de la glucosa y mejorar la calidad de vida.